




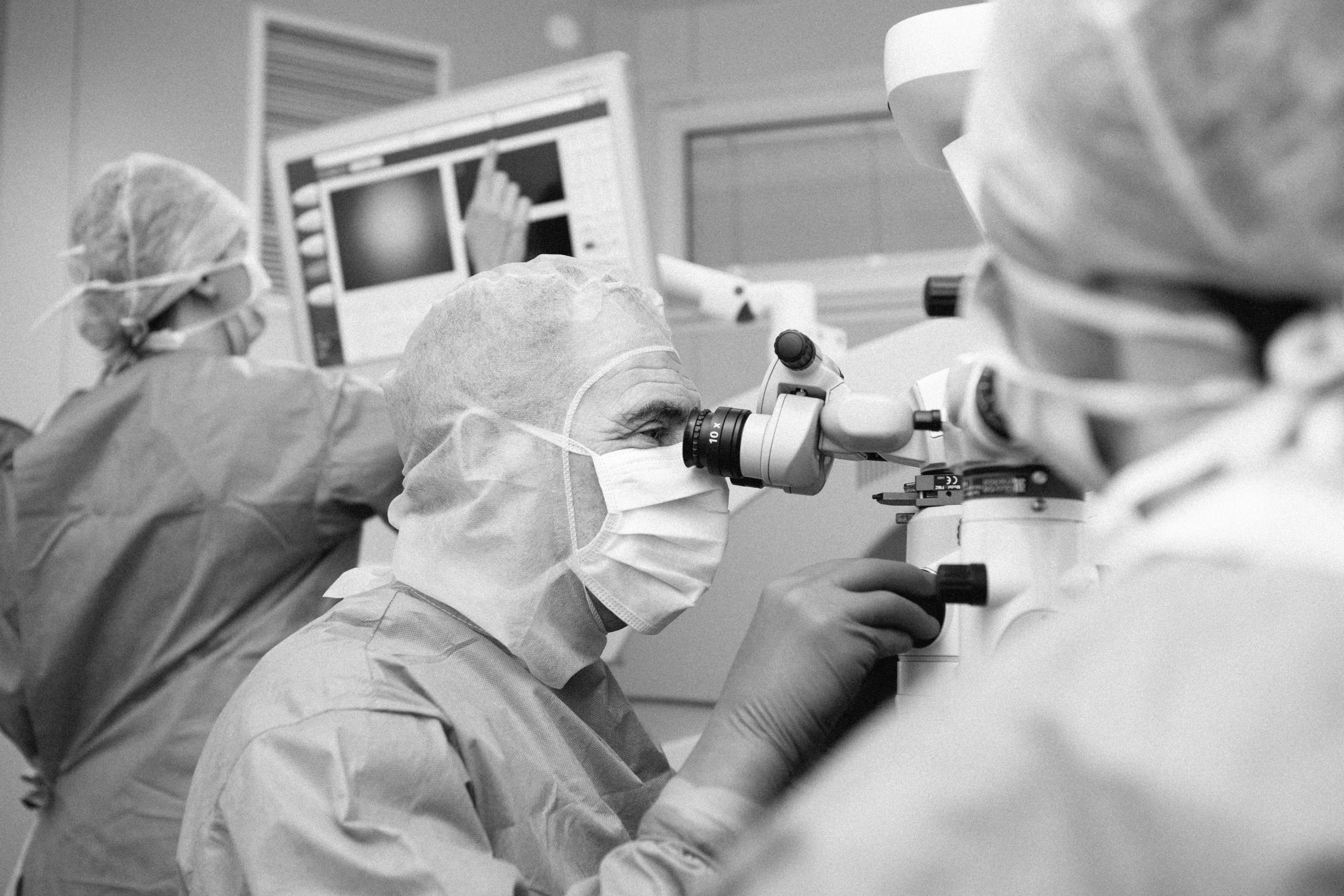

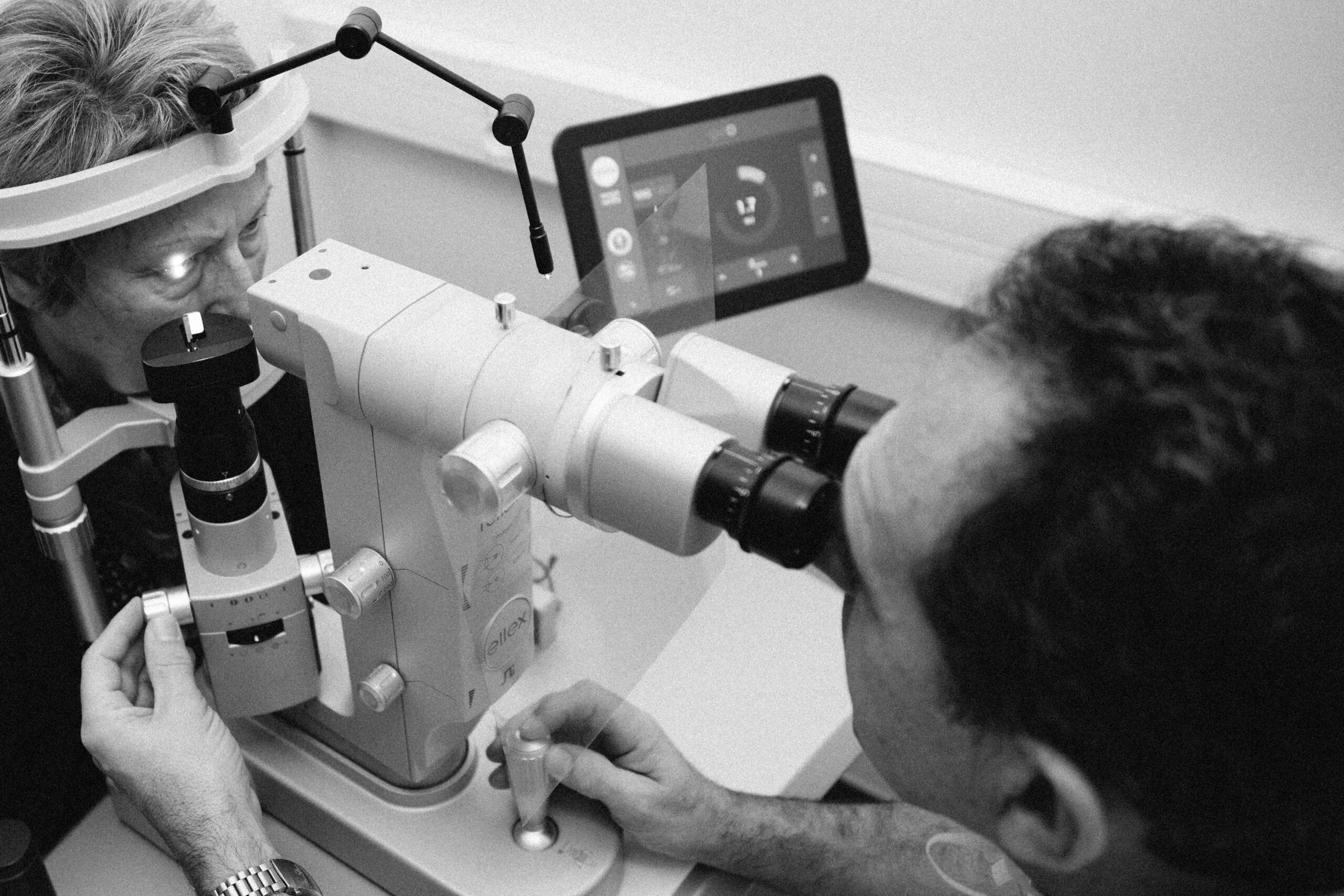



Bienvenue à la Clinique des Yeux Bordeaux, votre centre de soins d’excellence entièrement dédié à l’oeil et ses maladies. Notre équipe de spécialistes et chirurgiens ophtalmologistes est à votre service que ce soit pour une consultation générale, un changement de lunettes, une ordonnance de lentilles, un deuxième avis ou une chirurgie plus pointue (chirurgie réfractive, glaucome, cataracte, ophtalmo-pédiatrie, oculoplastie…). Soucieux du meilleur pour nos patients, nous nous sommes munis d’équipements modernes utilisant les dernières technologies de pointe afin de vous garantir des prestations d’ophtalmologie de qualité. À travers notre parcours de soins, nous vous assurons une prise en charge complète et personnalisée allant de la consultation ophtalmologique aux opérations de chirurgie les plus poussées.
Fondateurs de la Clinique des Yeux Bordeaux


Vous souhaitez prendre rendez-vous avec un ophtalmologue à Bordeaux, effectuer une consultation générale, un bilan de la vue, un changement de lunettes… Nos spécialistes du Pôle Vision sont à votre disposition.
Vous avez une maladie de la rétine et souhaitez, un avis, un traitement médical ou chirurgical spécifique : nos rétinologues de la Clinique des Yeux Bordeaux sont à votre disposition au Pôle Rétine

Vous avez une pathologie particulière de l’œil, une cataracte, un glaucome ou souhaitez l’avis d’un de nos experts en chirurgie réfractive: nos chirurgiens sont à votre disposition grâce au Pôle Spécialités
Bienvenue à la Clinique des Yeux Bordeaux, votre centre de soins d’excellence entièrement dédié à l’oeil et ses maladies. Notre équipe de spécialistes et chirurgiens ophtalmologistes est à votre service que ce soit pour une consultation générale, un changement de lunettes, une ordonnance de lentilles, un deuxième avis ou une chirurgie plus pointue (chirurgie réfractive, glaucome, cataracte, ophtalmo-pédiatrie, oculoplastie…). Soucieux du meilleur pour nos patients, nous nous sommes munis d’équipements modernes utilisant les dernières technologies de pointe afin de vous garantir des prestations d’ophtalmologie de qualité. À travers notre parcours de soins, nous vous assurons une prise en charge complète et personnalisée allant de la consultation ophtalmologique aux opérations de chirurgie les plus poussées.
Fondateurs de la Clinique des Yeux Bordeaux


Les différents troubles de la vue peuvent se traduire par une baisse de l’acuité visuelle, une vision floue ou une perception déformée des objets

La cataracte est un trouble de la vision qui correspond à une opacification du cristallin. Nous opérons la cataracte pour vous que retrouviez une vision claire

La chirurgie du glaucome permet de soigner la dégénération du nerf optique qui provoque une perte progressive du champ visuel périphérique

Ensemble des interventions ophtalmologiques permettant de corriger certains défauts optiques afin de ne plus porter de lunettes ou de lentilles

La rétine est l’organe sensible de la vision, grâce à la chirurgie ophtalmologique nous pouvons corriger certains troubles de la vision : rétine médicale ou chirurgicale

La greffe de la cornée permet de corriger un voile ou une baisse de la vision à la suite d’une maladie dégénérative ou d’un accident
| Cookie | Durée | Description |
|---|---|---|
| cookielawinfo-checkbox-advertisement | 1 year | Ce cookie est défini par le plugin GDPR Cookie Consent. Le cookie est utilisé pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie "Publicité". |
| cookielawinfo-checkbox-analytics | 11 months | Ce cookie est défini par le plugin GDPR Cookie Consent. Le cookie est utilisé pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie "Analytiques". |
| cookielawinfo-checkbox-functional | 11 months | Le cookie est défini par le consentement des cookies GDPR pour enregistrer le consentement de l'utilisateur pour les cookies dans la catégorie "Fonctionnel". |
| cookielawinfo-checkbox-necessary | 11 months | Ce cookie est défini par le plugin GDPR Cookie Consent. Les cookies sont utilisés pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie "Nécessaires". |
| cookielawinfo-checkbox-others | 11 months | Ce cookie est défini par le plugin GDPR Cookie Consent. Le cookie est utilisé pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie "Autres". |
| cookielawinfo-checkbox-performance | 11 months | Ce cookie est défini par le plugin GDPR Cookie Consent. Le cookie est utilisé pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie "Performance". |
| viewed_cookie_policy | 11 months | Ce cookie est défini par le plugin de gestion des consentements de cookies RGPD. Il est utilisé pour enregistrer si le visiteur a consenti ou non à l'utilisation des cookies et ne stocke aucune donnée personnelle. |
| Cookie | Durée | Description |
|---|---|---|
| _ga | 2 years | Ce cookie est installé par Google Analytics. Il est utilisé pour calculer le nombre de visites, les données de la session, de la campagne et pour suivre l'utilisation du site pour le rapport d'analyses statistiques. Les cookies stockent des informations de manière anonyme et attribuent un numéro généré de manière aléatoire pour identifier les visiteurs uniques. |
| _ga_M5Y1Y3L820 | 2 years | Ce cookie est installé par Google Analytics. |
| _gat_gtag_UA_215892475_1 | 1 minute | Ce cookie est installé par Google Analytics pour identifier le numéro de suivi du site pour l'administrateur des rapports statistiques. |
| _gid | 1 day | Ce cookie est installé par Google Analytics. Il est utilisé pour stocker des informations sur la façon dont les visiteurs utilisent un site Web et aide à créer un rapport d'analyse sur la façon dont le site Web fonctionne. Les données collectées, y compris le nombre de visiteurs, la source d'où ils viennent et les pages consultées se font sous forme anonyme. |
| Cookie | Durée | Description |
|---|---|---|
| pps_show_100 | 1 day | Aucune description disponible. |

